子宮の病気のはなし
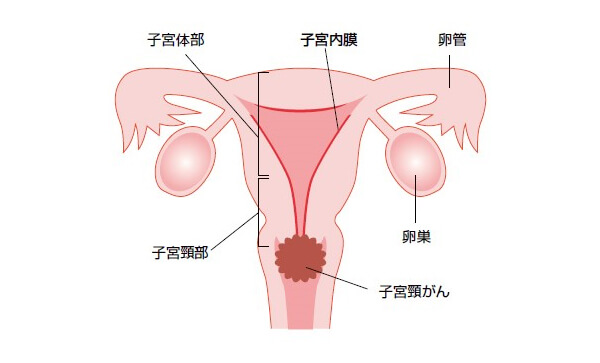
子宮頸がんとは
子宮の下部を子宮頚部、子宮の上部を子宮体部と呼び、それぞれの部位に生じるがんを子宮頸がん、子宮体がんといいます。
子宮頸がんの症状
子宮頸がんは通常、初期にはほとんど自覚症状がありませんが進行するに従って生理以外の出血(不正性器出血)、性行為の際の出血などが現れてきます。
不正性器出血、おりものが増えたなどの自覚症状が出たときには、すでに進行していた、ということもあります。
子宮頸がんは、20歳代半ばから発症が増加し、30歳代後半がピークとなっています。
病気の原因
子宮頸がんの殆どは、ヒトパピローマウイルス(HPV)の持続感染が原因であることがわかっています。
HPVはありふれたウイルスであり、性的接触により子宮頚部に感染します。ほとんどの場合は免疫の力でHPVが自然に排除されますが、中にはHPV感染が長期間持続することがあり、一部の人は、異形成と呼ばれる前がん病変を経て、数年をかけて子宮頸がんに進行します。
子宮頸がん予防ワクチン(HPVワクチン)
HPVの感染を予防することにより子宮頸がんの発症を防ぐHPVワクチンが開発され、WHOはその有効性と安全性を確認し、性交渉を経験する前の10歳代前半に接種をすることを推奨しています。
日本ではHPVワクチンは2009年12月に承認され、2013年4月より定期接種となりましたが、接種後に多様な副反応が生じたとする報告により、2013年6月より自治体による積極的勧奨は差し控えられていました。
このような症状の原因がワクチンであるという科学的な証拠は示されておらず、厚生労働省専門部会においても因果関係は否定されています。
2021年11月に、専門家の評価により「HPVワクチンの積極的勧奨を差し控えている状態を終了させることが妥当」とされ、2022年4月から、他の定期接種と同様に個別の勧奨を行っています。
2023年4月から、9価ワクチンであるシルガード9も定期接種の対象として、公費で受けられるようになりました。
9価ワクチンは、9種類のHPVの感染を防ぐワクチンです。子宮頸がんの原因の80~90%を占める、7種類のHPV(16/18/31/33/45/52/58型)の感染を予防することができます。
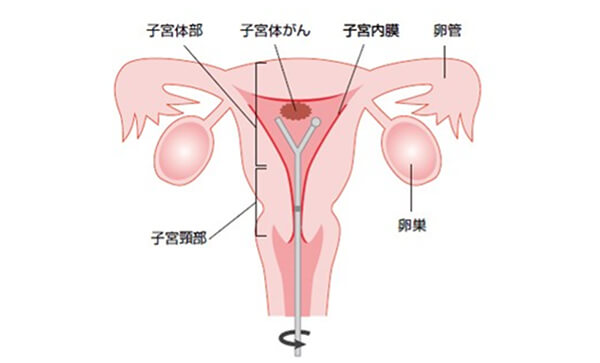
子宮体がんとは
子宮体部に発生するがんが子宮体がんで、最近我が国の成人女性に増えてきているがんのひとつです。
そのほとんどは、子宮体部の内側にある子宮内膜という組織から発生し、子宮内膜がんとも呼ばれています。
子宮体がんの症状
子宮体がんで、最も多い自覚症状は出血です。月経ではない期間や閉経後に出血がある場合は注意が必要です。
検査方法
直接、子宮の内部に細い棒状の器具を挿入して細胞を採取して検査する子宮内膜細胞診が一般的です。
ただ、子宮の中まで器具を挿入することが難しい方には超音波検査で子宮内膜の厚さを測って判断することも行われます。
子宮体がんになると子宮内膜の厚みが増してくることが多いので、超音波検査は有用な検査のひとつですが、初期のがんを検出できない可能性があります。
子宮筋腫とは
子宮筋腫は、小さなものも含めると、30歳以上の女性の20-30%にみられます。
悪性の腫瘍ではありませんが、過多月経による貧血や痛みなど様々な症状の原因となります。
筋腫は卵巣から分泌される女性ホルモンによって大きくなり、閉経すると、逆に小さくなります。
子宮筋腫の大きさやできる場所によって症状が違ってきます。
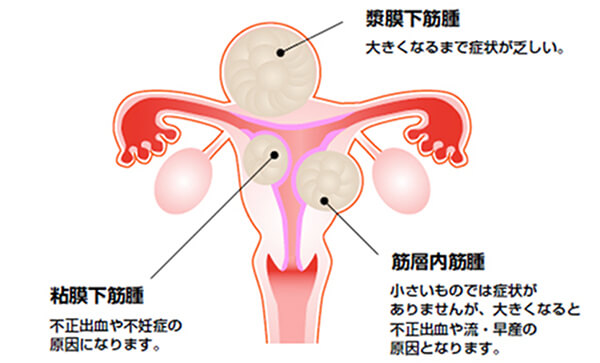
できる場所によって、子宮の内側(粘膜下筋腫)、子宮の筋肉の中(筋層内筋腫)、子宮の外側(漿膜下筋腫)に分けられます。
子宮筋腫の症状
おもな症状は、月経量が多くなることと月経痛です。
その他に月経以外の出血、腰痛、頻尿(トイレが近い)などがあります。
症状はできる場所と関係があります。子宮の内側にできた筋腫は小さくても症状が強く、月経量が多くなります。
逆に子宮の外側にできた筋腫は大きくなっても症状がでない傾向があります。
そのため、治療が必要かどうかもできた場所や症状によって異なってきます。
また、妊娠しにくい(不妊)、流産しやすい(習慣流産)などの症状もみられることがあります。
子宮内膜症とは
子宮内膜またはそれに似た組織が何らかの原因で、本来あるべき子宮の内側以外の場所で発生し発育する疾患が子宮内膜症です。
子宮内膜症は女性ホルモンの影響で月経周期に合わせて増殖し、月経時の血液が排出されずに貯留したり、周囲の組織と癒着をおこしてさまざまな痛みをもたらしたりします。また、不妊症の原因にもなります。
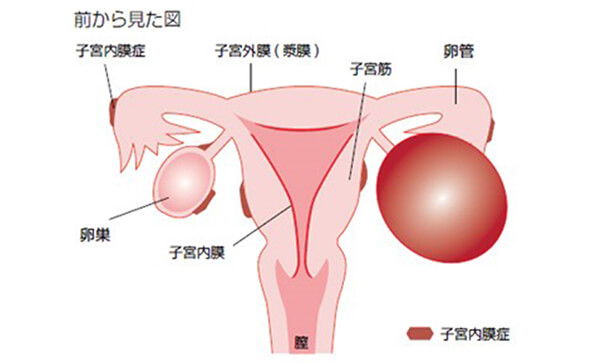
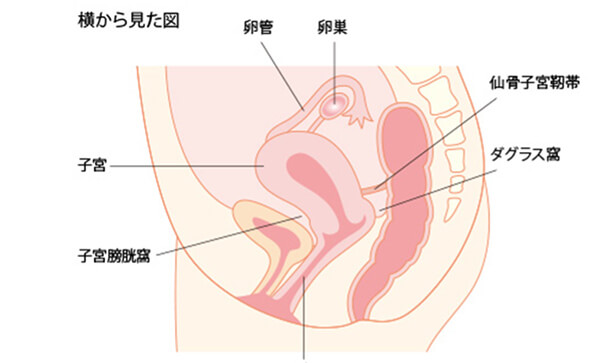
子宮内膜症ができるところ
子宮内膜症ができやすい場所として、卵巣、ダグラス窩(子宮と直腸の間の隙間)、仙骨子宮靭帯(子宮を後ろから支える靭帯)、卵管や膀胱子宮窩(子宮と膀胱の間の隙間)などがあげられます。
稀ではありますが肺や腸にもできることがあります。
子宮内膜症の症状
代表的なものは「痛み」と「不妊」です。痛みの中でも月経痛は子宮内膜症の患者さんの約90%にみられます。
この他、月経時以外にも腰痛や下腹痛、排便痛、性交痛などがみられます。
また、妊娠を希望する生殖年齢の女性では「不妊」が問題となります。妊娠の希望のある内膜症患者さんの約30%に不妊があると考えられています。
治療法
大きく分けて薬による治療と手術による治療があり、症状の種類や重症度はもちろん、年齢、妊娠の希望などを総合的に判断して最適な治療法を選択していきます。
痛みに対してはまず、鎮痛剤を使用します。効果が得られない時はホルモン量の少ないピル(低用量エストロゲン・プロゲスチン配合薬/低用量ピル)や黄体ホルモン剤を用います。
視床下部ホルモンに対する薬が用いられることもあり、女性ホルモンの分泌を抑えたり直接病巣に作用させたりして症状を緩和させます。
卵巣の内膜症性のう胞(チョコレートのう胞)などの病巣部がはっきりしている場合は、手術を考慮します。
妊娠を望んでいる場合は、病巣部のみを切除して子宮や卵巣の正常部分を残す手術を選択します。
妊娠を望まない場合には、病巣のみの摘出に加えて、子宮、卵巣および卵管などを摘出することもあります。
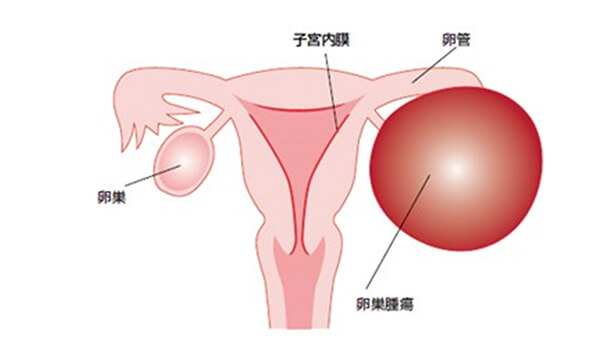
卵巣腫瘍とは
卵巣は子宮の左右に一つずつあり、通常では親指大ぐらいの大きさです。
ここに発生した腫瘍が卵巣腫瘍です。
卵巣腫瘍には発生別に様々な種類がありまた、良性腫瘍、境界悪性腫瘍、悪性腫瘍があります。
卵巣腫瘍の症状
卵巣腫瘍の症状には腹部膨満感(お腹が張って苦しい)、下腹部痛、頻尿などがありますが、小さいうちは無症状で経過することが多く、大きくなったり腹水がたまったりしてから症状が出現することが多いのです。
時に腫瘍が破裂したり、茎捻転といって腫瘍がお腹の中でねじれてしまうと突然の強い下腹部痛が出現することもあります。
診断方法
外診・内診と超音波検査が行われ、卵巣腫瘍の有無を診断します。また、これにより良・悪性の診断もある程度可能です。
さらに、詳しく調べる必要があると判断された場合、MRI検査や腫瘍マーカーの測定が行われます。
最終的には手術で摘出した腫瘍の病理組織検査によって診断が確定します。
遺伝性乳がん卵巣がん症候群(HBOC)とは
HBOC(Hereditary Breast and Ovarian Cancer)とは、「BRCA1」と「BRCA2」という2種類の遺伝子のどちらか、もしくは両方に病気になりやすい変異を生まれつき持っていることが原因の病気です。
BRCA遺伝子から作られるタンパク質には傷ついたDNAを修復する役割があります。
HBOCの方はBRCA遺伝子の少なくともひとつの働きが生まれつき低下しているため、一般の方より、乳がんや卵巣がんになりやすくなると考えられています。